Una dintre problemele majore ale sistemului sanitar românesc o reprezintă accesul pacienților români la medicamente de ultimă generație. În ultimii ani, statul român a arătat deschidere pentru introducerea de noi molecule pe Lista medicamentelor compensate și gratuite însă, comparativ cu alte țări europene, potrivit Asociației Române a Producătorilor Internaționali de Medicamente (ARPIM), decalajul este destul de mare. În continuare, există însă o serie de impedimente în calea accesului pacienților români la tratamente inovatoare, de ultimă generație. Mai multe informații în acest sens a oferit Dr. Călin Gălășeanu, Președintele ARPIM, într-un interviu acordat revistei Transilvania Business.
În ultimii ani s-au făcut pași importanți spre deschiderea Listei de medicamente compensate și gratuite pentru medicamente inovatoare. Totuși, cum se poziționează România la acest capitol, comparativ cu restul țărilor din Uniunea Europeană?
Încă din anul 2014, lista medicamentelor compensate și gratuite este actualizată anual. În 2018, de exemplu, de la începutul anului și până acum au fost introduse peste 30 de medicamente noi pe listă. Cu toate acestea, România are în continuare un decalaj destul de mare față de celelalte țări europene în ceea ce privește accesul pacienților la tratamente inovatoare.
Un studiu realizat de IQVIA pentru ARPIM arată că în perioada 2013-2016, din 156 medicamente inovatoare, aprobate de Agenția Europeană a Medicamentului, doar 20 au fost introduse pe lista medicamentelor compensate și gratuite din România. În aceeași perioadă, Italia a introdus la compensare 86 de medicamente, Slovenia 52, iar Bulgaria 33. România se află cu mult sub media europeană de 51 de medicamente, însă recentele actualizări ale listei sunt dovada că autoritățile fac demersurile necesare pentru a reduce această diferență.
La Agenția Națională a Medicamentului și Dispozitivelor Medicale (ANMDM) sunt depuse frecvent solicitări de aprobare privind autorizația de punere pe piață a noi medicamente, molecule ce aduc inovație în tratamentul pacienților. Este nevoie de o accelerare a procesului de aprobare a dosarelor de preț a medicamentelor?
În ceea ce privește prețul medicamentelor, prioritatea este identificarea unui nou mecanism de calcul al acestuia. În România, prețul medicamentelor este la nivelul minimului european, calculat prin raportare la 12 țări europene. Nu este o măsură încurajatoare pentru producătorii de medicamente așa că, în primul rând, considerăm că ar trebui să se acorde atenție modificării metodologiei de calcul al prețurilor și, ulterior, procesului de accelerare a aprobării dosarelor de prețuri. De altfel, accelerarea oricăror proceduri în sistemul de sănătate se traduce printr-un acces mai rapid al pacienților la tratamentul de care au nevoie pentru supraviețuire.
Ar fi nevoie de îmbunătățiri în ceea ce privește HTA-ul la nivelul ANMDM-ului? Ar trebui rafinată modalitatea de stabilire a HTA, în special pentru contractele cost-volum, cost-volum-rezultat?
În acest moment, mecanismul de HTA este unul destul de greoi, care nu permite introducerea medicamentelor inovatoare pe lista de compensate pe măsură ce acestea sunt aprobate pentru a intra pe piețele europene. Și, din păcate, pacienții sunt primii care resimt consecințele.
Însă, autoritățile sunt deschise unui dialog care să aibă ca rezultat un acces mai bun al pacienților la medicamentele inovatoare, una dintre prioritățile actuale în acest demers fiind contractele cost-volum și cost-volum-rezultat.
Prin intermediul unui sistem informatic, Ministerul Sănătății oferă posibilitatea Deținătorilor de Autorizații de Punere pe Piață de a depune în sistem on-line dosarele pentru aprobarea prețurilor la medicamente. În ce măsură este de salutat această procedură de debirocratizare privind depunerea și soluționarea dosarelor de preț a medicamentelor?
Orice măsură de debirocratizare în sistemul de sănătate este binevenită, fie că vorbim de reglementările care privesc industria farmaceutică, fie că vorbim de reducerea birocrației aferente procedurilor pe care trebuie să le urmeze pacienții pentru a avea acces la servicii medicale.
Inovația în cercetare asigură acces la noi terapii pentru pacienți. Studiile clinice, esențiale în procesul de cercetare și dezvoltare a unui medicament au început să cunoască un trend descendent în România în ultima perioadă. Care este cauza?
Sunt mai multe motive pentru care România nu mai este considerată o piață foarte atractivă pentru organizatorii de studii clinice. Este vorba atât despre procedurile lente de contractare a centrelor de studii clinice și a investigatorilor, cât și despre perioada îndelungată de aprobare a acestora. Un raport realizat de KPMG pentru ARPIM arată faptul că în România anului 2011 erau 254 de studii clinice aprobate, iar prin comparație, în anul 2016 doar 184 de studii clinice. Același raport ne arată că perioada de aprobare a studiilor clinice în România este de 25 săptămâni, de trei ori mai mare decât perioada prevăzută în cadrul reglementărilor europene.
Este nevoie și de o reglementare a legislației în ceea ce privește activitatea ANMDM, care supervizează aceste studii clinice?
Studiile clinice reprezintă un capitol către care autoritățile ar trebui să-și îndrepte atenția întrucât pentru unii dintre pacienții români accesul la studii clinice, implicit la tratamente de ultimă generație, reprezintă singura șansă de supraviețuire. Orice reglementare care poate îmbunătăți procedurile de aprobare a studiilor clinice sau cele de contractare ar putea debloca situația studiilor clinice în România.
Efectuarea de studii clinice oferă o serie de beneficii actorilor implicați în acest proces. În ce măsură ar avea de câștigat sistemul sanitar românesc, spitalele, medicii dar și pacienții din România dacă acestea s-ar desfășura în același ritm în care se desfășoară în țările occidentale? Există interes din partea cadrelor medicale să ia parte la aceste studii clinice?
Organizarea de studii clinice oferă beneficii pacienților înrolați, comunității medicale și sistemului de sănătate. Pacientul beneficiază de medicamente de ultimă generație la care altfel nu ar avea acces, iar medicii au acces la tehnologii avansate și informații de ultimă oră, ceea ce contribuie la interesul crescut al acestora privind implicarea în studii clinice.
Mai departe, sistemul de sănătate este degrevat de costurile aferente analizelor și tratamentelor pacienților. La fel de important este și faptul că industria studiilor clinice a contribuit în anul 2015 cu 98 milioane euro la bugetul de stat, din care 26 milioane euro au reprezentat taxele plătite pentru efectuarea de studii clinice.
Din totalul de studii clinice efectuate în România în 2015, 60 % au fost în oncologie, hematologie, reumatologie, imunologie și boli metabolice.
Suprataxarea industriei farmaceutice prin taxa clawback și metodologia de calcul a prețurilor la medicamente au adâncit în ultimii ani criza din sistemul românesc de sănătate, o parte dintre medicamente, multe fără înlocuitor generic, fiind retrase de pe piața românească. Ați găsit deschidere din partea autorităților pentru a fi identificate soluții pe termen mediu și lung astfel încât producătorii de medicamente să nu-și mai retragă produsele din România?
Taxa clawback a fost o măsură de control bugetar impusă producătorilor de medicamente într-o perioada de criză economică. Însă, în timp, a ajuns să reprezinte un sfert din valoarea medicamentelor decontate de CNAS. Am atras atenția autorităților cu privire la consecința majoră a menținerii suprataxării la același nivel și anume dispariția medicamentelor fără alternativă terapeutică de pe piață. Acest nivel de suprataxare, coroborat cu actuala politică de preț poate adânci criza medicamentelor din România.
Însă, am găsit deschidere din partea autorităților de a avea un dialog constructiv astfel încât, împreună, să putem identifica cel mai bun mecanism de calcul al taxei clawback și al prețurilor la medicamente.
Suma alocată pentru medicamente este nemodificată de șase ani. Din punctul dumneavoastră de vedere ar putea fi identificate noi oportunități de finanțare pentru medicamente?
Datele OECD (n.red. Organisation for Economic Co-operation and Development) ne arată că la capitolul finanțării Sănătății, România este printre ultimele locuri din Europa, cu un procent de aproximativ 4 % din PIB alocat Sănătății, în condițiile în care media europeană este de 8 %. Soluția pe termen lung, dincolo de creșterea finanțării printr-o alocare mai mare din PIB sau prin identificarea de soluții alternative de finanțare, este o mai bună gestionare a resurselor existente.
În acest moment, nevoile de tratament ale pacienților români nu sunt acoperite integral de bugetul alocat medicamentelor care a rămas la același nivel ca cel din trimestrul 4 al anului 2011. Sunt 7 ani în care numărul pacienților diagnosticați a crescut considerabil, iar tratamentul lor a fost acoperit de industrie prin taxa clawback.
Din dorința de a fi alături de pacienți, companiile membre ARPIM sunt implicate în activități de responsabilitate socială. Vă rog să oferiți câteva detalii legate de acest aspect.
Atât asociația, cât și companiile membre ARPIM sprijină inițiativele asociațiilor de pacienți care pot fi campanii de educare și informare sau campanii de screening pentru depistare precoce a anumitor afecțiuni.
Un raport realizat de PwC, denumit ,,Impactul industriei producătoare de medicamente inovatoare în România”, relevă faptul că, în anul 2014, companiile membre ARPIM au investit 37,5 milioane de euro în acțiuni de educație medicală continuă, de prevenție și de informare în sprijinul comunității medicale și al pacienților din România.
de Arina TOTH
Citește și:
AQUACARAȘ premiază excelența în educație
Compania AQUACARAȘ premiază excelența în educație, acordând burse de 2.500 lei unui număr de 11 elevi din județul…
15 iulie 2025
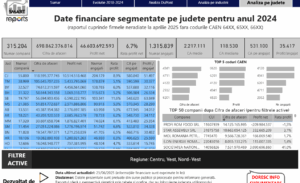
Care sunt județele cele mai dezvoltate din regiunile Vest, Nord Vest și Centru
O analiză care are la bază informații oferite de platforma SMARTreports powered by BRIDGE-to-INFORMATION, evidențiază faptul că cifra…
15 iulie 2025
Autostrada dintre județele Cluj și Sălaj, exclusă din PNRR
Porțiunea dintre Nădășelu și Poarta Sălajului din A3 rămâne cu finanțare incertă, fiind eliminată de pe lista proiectelor…
15 iulie 2025
Record de trafic pe Aeroportul Cluj. Cel mai bun semestru din istorie
Aeroportul Internațional Avram Iancu (AIAIC) şi Consiliul Judeţean Cluj au anunțat un bilanţ pozitiv al traficului aerian în…
15 iulie 2025
25 ani de IULIUS – 15 clădiri premium de birouri, 145 sedii de companii, 29.000 de angajați – un impact important în dezvoltarea segmentului office din România
Anul acesta, compania IULIUS aniversează 25 de ani de la inaugurarea primului proiect real-estate modern și marchează un…
15 iulie 2025
+ONE Brașov, incubatorul care pune startup-urile în mișcare în inima Transilvaniei
La intersectia dintre inovație, antreprenoriat și colaborare public-privată, incubatorul de afaceri +ONE, lansat la CATTIA Brașov de către…
15 iulie 2025
Târgul Meșterilor Populari din România, ediția XXXII, revine în weekend la Oradea
Între 18–20 iulie 2025, Muzeul Ţării Crişurilor Oradea – Complex Muzeal organizează în parteneriat cu Consiliul Judeţean Bihor,…
15 iulie 2025
Veltol Energy lansează Veltol EMS – sistem inteligent de management al centralelor fotovoltaice și stocare, pentru rentabilitate maximă pe pilot automat
Veltol Energy își consolidează poziția de inovator în domeniul energiei verzi, lansând oficial Veltol EMS (Energy Management System)…
15 iulie 2025
Investiții
Care sunt județele cele mai dezvoltate din regiunile Vest, Nord Vest și Centru
O analiză care are la bază informații oferite de platforma SMARTreports powered by BRIDGE-to-INFORMATION, evidențiază faptul că cifra…
15 iulie 2025
Revoluție pe șine în Oradea: încă un tramvai nou produs de Astra Vagoane Călători SA
Al doilea tramvai nou a ajuns la Oradea: parte dintr-un lot de 9 vehicule moderne pentru transportul public.…
14 iulie 2025
Maramureșul trece la nivelul următor: investitori mari în parcurile industriale
Administratorul parcurilor de specializare inteligentă (PSI) din județ a lăsat în urmă promovarea locală sau regională: o extinde…
14 iulie 2025
Iulius Mall Cluj – experiența care fidelizează. Lider pe piața locală
Un studiu realizat de agenţia MKOR în luna mai 2025, la cererea companiei IULIUS, confirmă atractivitatea Iulius Mall…
14 iulie 2025
Top 25 de companii din Transilvania și Banat în funcție de cifra de afaceri
Primele 25 de companii din regiunile de dezvoltare Vest, Nord – Vest și Centru au o cifră de…
11 iulie 2025
Când va fi gata construcția celui mai mare aquapark din Nord – Vestul României
Cel mai mare aquapark din Nord – Vestul țării se va construi între stațiunile Băile Felix și Băile…
11 iulie 2025
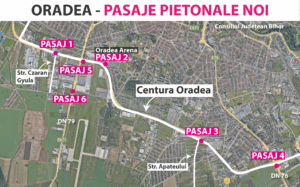
Opt oferte pentru construirea pasajelor pietonale subterane de pe Centura Oradea
Interes crescut din partea firmelor de construcții pentru una dintre cele mai importante investiții în infrastructura pietonală a…
10 iulie 2025
Oportunități de investiții în Bihor: licitații deschise pentru PSI în cinci orașe
Agenția de Dezvoltare Locală Oradea (ADLO) a demarat procesul de licitație publică pentru concesionarea de parcele în cele…
10 iulie 2025
Infrastructură
Care sunt județele cele mai dezvoltate din regiunile Vest, Nord Vest și Centru
O analiză care are la bază informații oferite de platforma SMARTreports powered by BRIDGE-to-INFORMATION, evidențiază faptul că cifra…
15 iulie 2025
Autostrada dintre județele Cluj și Sălaj, exclusă din PNRR
Porțiunea dintre Nădășelu și Poarta Sălajului din A3 rămâne cu finanțare incertă, fiind eliminată de pe lista proiectelor…
15 iulie 2025
Revoluție pe șine în Oradea: încă un tramvai nou produs de Astra Vagoane Călători SA
Al doilea tramvai nou a ajuns la Oradea: parte dintr-un lot de 9 vehicule moderne pentru transportul public.…
14 iulie 2025
13 ani pentru primul drum expres de Cluj
Cea dintâi șosea cu acest regim din județ, DEx 4, a devenit funcțională, însă fără soluționarea optimă a…
10 iulie 2025
Opt oferte pentru construirea pasajelor pietonale subterane de pe Centura Oradea
Interes crescut din partea firmelor de construcții pentru una dintre cele mai importante investiții în infrastructura pietonală a…
10 iulie 2025
Oportunități de investiții în Bihor: licitații deschise pentru PSI în cinci orașe
Agenția de Dezvoltare Locală Oradea (ADLO) a demarat procesul de licitație publică pentru concesionarea de parcele în cele…
10 iulie 2025
ARL Cluj montează grinzile de la Pasajul Italsofa
Administrația județeană susține că nu se lucrează concomitent și la Pasajul Văcarilor din Baia Mare pentru a nu…
9 iulie 2025
Pasajul Oșorhei: Începe turnarea betonului pe cel mai aglomerat drum din Bihor
Pas important în construcția unuia dintre cele mai așteptate proiecte de infrastructură din județul Bihor. Miercuri, 9 iulie…
9 iulie 2025
Turism
Târgul Meșterilor Populari din România, ediția XXXII, revine în weekend la Oradea
Între 18–20 iulie 2025, Muzeul Ţării Crişurilor Oradea – Complex Muzeal organizează în parteneriat cu Consiliul Judeţean Bihor,…
15 iulie 2025
Băile Cojocna, „resuscitate” în stațiune balneară
Baza de tratament subdimensionată necesită intervenții consistente, restaurantul este utilizat doar parțial, iar clădirea hotelului a funcționat foarte…
11 iulie 2025
7 lucruri care nu trebuie să lipsească din bagajul pentru plajă
Sosirea sezonului cald marchează momentul perfect pentru planuri la mare, zile relaxante sub soare și ieșiri pe nisip.…
11 iulie 2025
Atmosferă istorică la Timișoara: Festivalul Medieval al Castelului Huniade te poartă înapoi în timp, printre cavaleri și domnițe
Festivalul Medieval al Castelului Huniade are loc între 11–13 iulie și aduce în prim plan cavaleri, ateliere, muzică…
11 iulie 2025
Când va fi gata construcția celui mai mare aquapark din Nord – Vestul României
Cel mai mare aquapark din Nord – Vestul țării se va construi între stațiunile Băile Felix și Băile…
11 iulie 2025
Andreea Marinescu: „Hotelul modern trebuie să fie un spațiu viu, sustenabil și relevant pentru comunitate”
“Ne dorim să fim mai mult decât o destinație de cazare. Vrem să fim o alegere conștientă, un…
10 iulie 2025
Târgul de Turism al României – Ediția de Toamnă
Cel mai mare târg de turism are loc la ROMEXPO! După succesul remarcabil al ediției din februarie, care…
8 iulie 2025
Megaproiect de 25 milioane € la Salina Turda. “Să evităm un dezastru ca la Praid”
Municipalitatea cere statului bani pentru lucrări urgente de punere în siguranță și consolidare pentru obiectivul care atrage anual…
7 iulie 2025
Educație
AQUACARAȘ premiază excelența în educație
Compania AQUACARAȘ premiază excelența în educație, acordând burse de 2.500 lei unui număr de 11 elevi din județul…
15 iulie 2025
Ziua Națională a Contabilului Român 2025: De la cifre la smart accounting
Digitalizarea aduce multe beneficii, dar și multe provocări pentru profesia de contabil și expert contabil. Ziua Națională a…
14 iulie 2025
Universitatea de Medicină și Farmacie Cluj, magnet de studenți
Numărul candidaților la admiterea în instituția clujeană de învățământ superior a crescut, în 2025, cu 660 față de…
14 iulie 2025
Roboții orădeni Afrodita și Jon Bot Jovi au făcut furori la YOKOZUNA Robot Yūshō
Echipele TOR și DARK din cadrul Robotics Club Oradea al Facultății de Inginerie Managerială și Tehnologică – rezultate…
14 iulie 2025
Topul înscrierilor timpurii la UBB: 1. Psihologie, 2. Drept, 3. Economice
Numărul candidaților din prima zi a admiterii la facultățile universității din Cluj este aproape dublu față de anul…
11 iulie 2025
Universitatea Babeș-Bolyai va sprijini tinerii cercetători în DeepTech
Instituția clujeană de învățământ superior participă la un proiect finanțat prin programul Horizon Europe al Uniunii Europene (UE).…
8 iulie 2025
Mai puțini șomeri în județul Bihor: cifrele AJOFM Bihor arată o tendință pozitivă
La sfârșitul lunii iunie 2025, rata șomajului în județul Bihor a coborât la 2,05%, potrivit datelor centralizate de…
7 iulie 2025
EU GREEN aduce inovația sustenabilă la Universitatea din Oradea
Timp de cinci zile, între 7 și 11 iulie 2025, Universitatea din Oradea este gazda întâlnirilor directe din…
7 iulie 2025